Dr. med. Alexander zur Mühlen, Dr. med. Bettina Heese, Dr. med. Stephanie Haupt
Regierung von Oberbayern, Gewerbeaufsichtsamt
Zusammenfassung
Das Gewerbeaufsichtsamt München führte 2004 ein Projekt zum Arbeits- und Gesundheitsschutz von Beschäftigten im Rettungsdienst durch. Belastungs- und Gefährdungsschwerpunkte wurden ermittelt, um Maßnahmen für den verbesserten Gesundheitsschutz am Arbeitsplatz Rettungsdienst abzuleiten und deren Umsetzung zu initiieren. Gesundheitsschutzmaßnahmen wurden in den Bereichen Verletzungsgefahren, Persönliche Schutzausrüstung, Arbeitshygiene, Infektionsschutz und Impfprophylaxe unmittelbar umgesetzt. Um die psychischen Belastungen der Rettungskräfte zu reduzieren, sind zunächst eine systematische Erfassung und Beurteilung notwendig.
Schlüsselwörter: Rettungsdienst Arbeitsmedizin Arbeitsschutz
Summary
Occupational safety and health for emergency service personnel.
In 2004, the Gewerbeaufsichtsamt München conducted a study on occupational safety and health related issues in emergency service personnel. Main factors contributing to stress and hazardous work conditions were determined in order to decide how to improve and implement health protection. Steps were immediately taken to ensure preventative health measures in the areas of personal protective gear, occupational hygiene, infectious disease prevention and immunization. In order to reduce the psychological stress on emergency responders systematic data collection and analysis of the stress factors are necessary.
Key words: Accident and emergency ambulance service occupational safety and health
1. Einleitung
In der Bundesrepublik werden jährlich fast 10 Millionen Rettungsdiensteinsätze durchgeführt1. Sie fordern von den Rettungskräften hohe fachliche und soziale Kompetenz und führen zu erheblichen physischen und psychischen Beanspruchungen. Arbeitsunfälle treten häufiger als in vergleichbaren Berufsgruppen auf2. Als Ursache für die im Vergleich zu anderen Gesundheitsberufen erhöhte Rate an Frühberentungen werden physische und psychische Gesundheitsstörungen diskutiert3. Im Fokus stehen Wirbelsäulen-, Infektions- und Hautkrankheiten sowie psychosomatische Beschwerden.
1.1 Anlass und Ziele der Projektarbeit
Mehrere Berufserkrankungen durch Hepatitis C, die sich die Beschäftigten durch Nadelstichverletzungen im Rettungseinsatz zugezogen hatten sowie Beschwerden von Rettungspersonal über sicherheitstechnische und arbeitsmedizinische Defizite waren Anlass für die Gewerbeärzte, ein Pilotprojekt zum Arbeits- und Gesundheitsschutz im Rettungsdienst zu initiieren. Ziele dieser im Jahr 2004 vom Gewerbeaufsichtsamt München durchgeführten Projektarbeit waren:
Ermittlung der Belastungs- und Ge-fährdungsschwerpunkte
Bestandsaufnahme der bereits ge-troffenen Arbeits- und Gesundheitsschutzmaßnahmen
Beratungen zu einem verbessertenGesundheitsschutz am Arbeitsplatz
Umsetzung der erforderlichenSchutzmaßnahmen
1.2 Organisation, Struktur und Aufgaben des Rettungsdienstes
Grundlage für die Organisation und die Durchführung des Rettungsdienstes in Bayern sind das Bayerische Rettungsdienstgesetz und die dazu ergangenen Rechtsverordnungen. Zu den Aufgaben des Rettungsdienstes zählen etwa zu gleichen Teilen der qualifizierte Krankentransport und die Notfallrettung (Tabelle 1), wobei viele Beschäftigte in beiden Bereichen eingesetzt werden.
In München sind für die Stadt und den Landkreis vier anerkannte Hilfsorganisationen, vier private Rettungsdienste und die Berufsfeuerwehr München unter dem gemeinsamen Dach des Rettungszweckverbands tätig. Die Berufsfeuerwehr ist verantwortlich für die Durchführung des Gemeinsamen Notarztdienstes der Stadt und des Landkreises München und betreibt die Integrierte Leitstelle. Die in den Löschzügen der Berufsfeuerwehr vorhandenen Rettungswägen werden im Rahmen der Spitzenabdeckung auch im öffentlichen Rettungsdienst eingesetzt. Die Rettungsdienstmitarbeiter und die Rettungsmittel, beispielsweise Inkubatoren, Krankentransport- und Rettungswägen, sind flächendeckend und bedarfsgerecht auf Hauptrettungswachen, Rettungswachen und -stützpunkte verteilt. Jährlich werden im 980 km² und 1,6 Millionen Einwohner umfassenden Zuständigkeitsbereich ca. 240 000 Notfalleinsätze durchgeführt, die zentral von der integrierten Rettungsleitstelle disponiert werden. In München ist rund um die Uhr sichergestellt, dass der Rettungsdienst in maximal 12 Minuten am Notfallort eintrifft und mit der Versorgung der Patienten beginnt (Abbildung1 und Abbildung 2).
1.3 Ausbildung und Beschäftigung im Rettungsdienst
Zunächst gab es nur eine vom Bund-Länder-Ausschuss empfohlene 520-Stunden-Ausbildung für Rettungssanitäter. 1989 wurde im Rettungsassistentengesetz die Ausbildung zum Rettungsassistenten festgelegt. Im Jahr 2000 wurden mit der Verabschiedung eines bundeseinheitlichen Curriculums die Ausbildungsinhalte vereinheitlicht4. Ziel der zweijährigen theoretischen und praktischen Ausbildung ist es u.a., den Rettungsassistenten zu befähigen, mit nichtärztlichen Maßnahmen die Wiederbelebung von Atmung und Kreislauf ohne Anwendung von Medikamenten selbst durchzuführen und bei weitergehenden ärztlichen Maßnahmen assistierend tätig zu sein. Es kommt aber immer wieder vor, dass Rettungsassistenten ohne Mitwirkung eines Arztes eigenverantwortlich vital bedrohte Patienten versorgen müssen. Dies bedeutet, dass der Rettungsassistent im Rahmen des rechtfertigenden Notstandes zur Abwendung einer akuten Lebensgefahr originär ärztliche Maßnahmen wie z. B. die intravenöse Applikation von Notfallmedikamenten durchführen muss (sog. Notkompetenz). Dabei muss er die sichere Ausführung der Maßnahme gewährleisten können und handelt in eigener Verantwortung5.
Vor dem Hintergrund einer Novellierung des Rettungsassistentengesetzes wird u. a. vom Berufsverband Rettungsdienst und der Ständigen Konferenz für den Rettungsdienst die Erweiterung der Notkompetenz diskutiert. Danach soll generell, d. h. auch ohne rechtfertigenden Notstand, jedoch weiterhin unter Verantwortung eines bestellten ärztlichen Leiters, die fachgerechte Erstversorgung vital bedrohter Patienten durch den Rettungsassistenten bis zum Eintreffen des Notarztes möglich werden (sog. Regelkompetenz). Als Voraussetzung werden u. a. eine dreijährige Ausbildung sowie die staatliche Aufsicht gefordert6,7.
2. Methode
Im Jahr 2004 wurden alle Wachen und Stützpunkte der in München tätigen neun Rettungsorganisationen ermittelt. Vor Ort wurde jeweils zunächst eine Besprechung mit den für den Gesundheitsschutz Verantwortlichen (Tabel-le 2) durchgeführt, bei der alle wesentlichen Gesundheitsschutzthemen anhand einer Checkliste (siehe 2.1) thematisiert wurden. In dieser Besprechung wurde auch die Mitarbeiterbefragung angeregt und das Vorgehen abgesprochen (siehe 2.2). Bei der anschließenden Begehung wurden die Arbeitsplätze überprüft und Beschäftigte zu Problemen und Verbesserungsvorschlägen befragt.
2.1 Überprüfung der Arbeits- und Gesundheitsschutzmaßnahmen
Zur einheitlichen Ermittlung des bestehenden Arbeitsschutzstandards und der Beratung zu notwendigen Gesundheitsschutzmaßnahmen diente eine Checkliste mit 25 Fragen zu Arbeits- und Gesundheitsschutzmaßnahmen (Tabelle 3).
2.2 Mitarbeiterbefragung
Zur Ermittlung der individuellen Belastungsschwerpunkte und um die Experten in eigener Sache einzubeziehen, wurde in Abstimmung mit dem Arbeitgeber und der Personalvertretung eine freiwillige und anonyme Mitarbeiterbefragung durchgeführt. Der Mitarbeiterbogen bestand aus 15 standardisierten (Tabelle 4) und folgenden offenen Fragen:
Welche Verbesserungsvorschlägehaben Sie für die Arbeit im Ret-tungsdienst?
Unter welchen Voraussetzungenwürden Sie an einer Stressbewälti-gung für Einsatzkräfte teilnehmen?
Was würden Sie uns sonst nochgerne sagen?
Bei den Überprüfungen vor Ort wurde ein Fragebogen an die Personalvertretung mit der Bitte um Vervielfältigung und Verteilung an die Beschäftigten übergeben.
3. Ergebnisse
3.1 Beteiligung
Alle 38 Wachen und Stützpunkte der in München tätigen neun Rettungsorganisationen wurden vor Ort von den Gewerbeärzten überprüft. Alle Organisationen beteiligten sich an der Mitarbeiterbefragung. Von den in freier Anzahl verfügbaren Mitarbeiterfragebögen wurden 425 ausgefüllt an uns zurückgeschickt. Alle 425 Fragebögen gingen in die Auswertung ein.
3.2.1 Berufserkrankungen und Arbeitsunfälle
In vier Rettungsdiensten waren Mitarbeiter bekannt, die an berufsassoziierten Erkrankungen litten. Als Berufskrankheit waren mehrere Hepatitis C-Infektionen anerkannt worden. Bei allen Rettungsdiensten sind Verletzungen durch Stolpern, Ausrutschen und Umknicken während der Einsätze aufgetreten. Falsch konstruierte Griffmulden an Fahrzeugschiebetüren und Scherengitter an Patiententragen hatten Fingerquetschungen, in einem Fall sogar eine Fingerteilamputation, zur Folge (Abbildung 3). Daneben wurde über gehäufte Verkehrsunfälle von Einsatzfahrzeugen, insbesondere bei Fahrten mit Sondersignal, berichtet.
3.2.2 Persönliche Schutzkleidung und Schutzausrüstung
Im Rettungsdienst muss Schutzkleidung vor Nässe, Kälte und Wind, vor mechanischen Einwirkungen, schädigenden Stoffen und vor Krankheitserregern schützen. Optimale Warnwirkung und Flammhemmung sind weitere wesentliche Kriterien. Geeignete Schutzjacken und -hosen wurden in allen Rettungsdiensten kostenlos zur Verfügung gestellt (Tab5).
Defizite gab es vor allem bei den Sicherheitsschuhen, die in vier Rettungsdiensten nicht vom Arbeitgeber gestellt wurden. Zum Schutz vor den häufigen Verletzungen durch Umknicken, Ausrutschen, Vertreten und gegen mechanische oder chemische Einwirkungen müssen Beschäftigte in der Notfallrettung Sicherheitsschuhe tragen. Da nicht selten Einsätze in unwegsamem Gelände, auf Baustellen oder Industrieanlagen erfolgen, sind u. a. ein knöchelhoher Schaft sowie eine rutschhemmende und durchtrittsichere Sohle notwendig.
3.2.3 Dienstplangestaltung und Einsätze
In den Münchner Rettungsdienstorganisationen (RD) werden unterschiedliche Schichtsysteme praktiziert. Überwiegend wird im 3-Schichtsystem (8 RD) gearbeitet. Die Mitarbeiter werden im Vorfeld an der Dienstplangestaltung beteiligt oder es bestehen nachträglich Tauschmöglichkeiten (9 RD). Die tägliche Arbeitzeit liegt zwischen 8 und 10 Stunden. Die mittlere Dauer eines Rettungseinsatzes beträgt ca. 60 Minuten.
3.2.4 Ernährung und Pausengestaltung
Die Unvorhersehbarkeit von Rettungseinsätzen und die Personalknappheit bedingen bei allen Diensten eine flexible Handhabung der Pausen- und Essenszeiten. Häufig werden Pausen und Mahlzeiten durch einen Notfalleinsatz abrupt unterbrochen. Deshalb wird überwiegend auf die Einnahme vollständiger Mahlzeiten verzichtet und Fastfood (7 RD) konsumiert. Dieses Fingerfood hat aus Sicht der Beschäftigten den Vorteil, dass es ohne großen Aufwand sogar während der Fahrt im Rettungswagen (weiter) verzehrt werden kann. Eine derartige Verpflegung ist nicht nur ernährungsphysiologisch unausgewogen, sondern auch hygienisch bedenklich. Zur Ver-besserung der Situation tragen diejenigen Münchner Kliniken bei, die den Rettungskräften die Benutzung ihrer preiswerten Kantinen ermöglichen.
3.2.5 Heben und Tragen
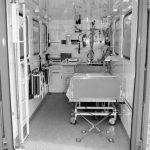
Trotz zahlreicher Hilfsmittel wird das schwere Heben und Tragen von 57 % der befragten Beschäftigten als die Hauptbelastung im Rettungsdienst angegeben. Als Ursache wird darauf verwiesen, dass Rettungsmittel wie Tragen oder Tücher wegen ungünstiger Umgebungsbedingungen, z. B. in engen Treppenhäusern, entweder nicht eingesetzt werden können (Abbildung 5) oder trotz ihres Einsatzes unergonomische Körperhaltungen nicht immer zu vermeiden sind (Abbildung 6). Bei sehr adipösen Patienten kann die in München verwendete Rettungszelle der Berufsfeuerwehr, die den Transport in einem Krankenhausbett ermöglicht, zu einer erheblichen Erleichterung und Entlastung führen (Abbildung 7 und Abbildung 8). Die Rettungszelle kann über die Leitstelle von allen Rettungsdiensten angefordert werden. Rückenschule, die u. a. rückenschonendes Heben und Tragen trainiert, wird den Beschäftigten nur von einem Drittel der Rettungsdienste angeboten. Dienstsport mit Wirbelsäulengymnastik findet bei der Berufsfeuerwehr statt.
3.2.6 Infektionsschutz
Tätigkeiten im Rettungsdienst gehören aufgrund der ständig wechselnden, häufig riskanten Arbeitsumgebung (z. B. im Drogenmilieu), der meist unübersichtlichen und gelegentlich hektischen Arbeitsbedingungen sowie der Vielzahl von Verletzungsmöglichkeiten z. B. mit Blut kontaminierte Kanülen, Kunststoff- und Glassplitter (Abbildung 9) zu den Bereichen mit besonderer Infektionsgefährdung. Rettungsdienstmitarbeiter sind einerseits v. a. durch direkten Kontakt mit Blut und anderen potenziell infektiösen Körperflüssigkeiten, andererseits auch durch luftgetragene Keime wie Tuberkulose- oder Influenzaerreger gefährdet, beispielsweise beim Absaugen bzw. Intubieren. Auch auf Einsätze mit Kontakt zu sehr seltenen und hochgradig ansteckenden Erregern (z. B. SARS-Viren) oder auf bioterroristische Anschläge müssen die Mitarbeiter vorbereitet sein.
3.2.6.1 Hygieneplan und allgemeine Hygienemaßnahmen
Ein Hygieneplan für den Rettungsdienstbereich München wurde von allen Organisationen gemeinsam ausgearbeitet und verwendet. Neben der Möglichkeit der hygienischen Händedesinfektion bieten alle Rettungsdienste Reinigungs-, Hautschutz- oder -pflegemittel, flüssigkeitsdichte Einmal-Handschuhe sowie widerstandsfähige Schutzhandschuhe (z. B. Feuerwehrschutzhandschuhe) an. Ausnahmesituationen (z. B. Patienten, die mit offener Lungentuberkulose infiziert sind) erfordern zusätzliche Schutzmaßnahmen wie den Einsatz eines Infektionsschutzsets (Tabelle 6). Dieses wird in den Einsatzfahrzeugen aller Organisationen vorgehalten und von den Be-schäftigten eingesetzt.
Geeignete Kanülenabwurfbehälter finden sich auf allen Fahrzeugen. Zusätzlich werden kleine Abwurfbehälter im Notfallkoffer oder -rucksack mitgeführt (Abbildung 10). Verletzungsarme Instrumente, wie beispielsweise stichsichere Kanülen und Lanzetten, waren überwiegend unbekannt und wurden 2004 noch in keinem RD eingesetzt.
3.2.6.2 Hygienische Reinigung der Schutzkleidung
Getragene Schutzkleidung von Rettungsdienstmitarbeitern ist als potenziell infektiös zu betrachten. Überwiegend wird die Schutzkleidung, damit sie hygienisch einwandfrei ist, in gewerblichen Wäschereien, gemäß den Hygiene-Richtlinien des Robert-Koch-Instituts (RKI), durch thermische oder chemothermische Verfahren vorschriftsgemäß gewaschen (6 RD). Auch die Reinigung in Waschmaschinen auf den Wachen ist bei Einhaltung der RKI- Richtlinien und geeigneter Organisation möglich (3 RD). Ehrenamtliche Mitarbeiter waschen ihre Schutzkleidung aus Praktikabilitätsgründen oft gemeinsam mit der Privatwäsche zuhause, was u. a. wegen der unerwünschten Keimverschleppung nicht zulässig ist.
3.2.6.3 Maßnahmen zur Infektionsprophylaxe nach Nadelstichverletzungen
Bei acht Rettungsdiensten, aber nur in einem Teil der Einsatzfahrzeuge und damit griffbereit vor Ort, fanden sich Notfallpläne oder speziell bestückte Erste-Hilfe-Sets für das Vorgehen und die Wund- und Schleimhautdesinfektion nach akzidentellen Nadelstichverletzungen oder Kontakt zu potenziell infektiösem Material. Schriftliche Hinweise auf die rund um die Uhr geöffneten Münchner Infektionsambulanzen, die bei Verdacht auf HIV-Übertragung beraten und ggf. unverzüglich die medikamentöse Postexpositionsprophylaxe (PEP) einleiten, lagen nur bei einem Rettungsdienst vor. (Tabelle 7).
3.2.7 Arbeitsmedizinische Betreuung
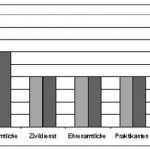
In allen Rettungsdiensten werden die Beschäftigten durch einen Betriebsarzt betreut. Bei der arbeitsmedizinischen Vorsorgeuntersuchung für Tätigkeiten mit Infektionsgefährdung und dem Hepatitis B-Impfangebot gemäß Biostoffverordnung bestehen bei gleicher Gefährdung erhebliche Unterschiede zwischen den verschiedenen Gruppen der Rettungskräfte (Abbildung 11). Zum Teil wird insbesondere von Prak-tikanten eine nachgewiesene Immunisierung gegen Hepatitis B als Einstellungsvoraussetzung verlangt, so dass diese die Kosten der Schutzimpfung ggf. selber tragen müssen. Da die Impfung in der Regel nicht beim Betriebsarzt erfolgt, unterbleibt in diesen Fällen die gerade für Berufsanfänger notwendige arbeitsmedizinische Beratung zum allgemeinen und speziellen Infektionsschutz.
Die für die Kontrolle des Impferfolges notwendigen und im G 428 vorgesehenen Antikörperkonzentrationsbestimmungen nach abgeschlossener Hepatitis B-Immunisierung wurden in sieben Rettungsdiensten vorgenommen.
3.2.8 Psychische Belastungen
Viele Rettungskräfte berichten von Dauerstress aufgrund ständiger Alarmbereitschaft und maximaler Anspannung im Einsatz. Nicht selten bleibt zu wenig Zeit, um das Erlebte vor dem nächsten Blaulichteinsatz emotional zu verarbeiten (Tabelle 8).
Bei allen Rettungsdiensten sind in unterschiedlichem Umfang Maßnahmen zur Primär- oder Sekundärprävention von psychischen Belastungen und Belastungsstörungen eingeführt worden. Ein systematische Analyse und Beurteilung der psychischen Belastungen im Rahmen der Gefährdungsbeurteilung war zunächst bei keinem Ret-tungsdienst erfolgt. Angebote zur Stressbewältigung für Einsatzkräfte werden von sechs Rettungsdiensten angeboten.
3.3.1 Teilnehmer
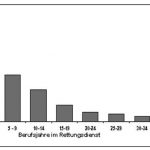
An der Mitarbeiterbefragung haben 425 ganz überwiegend haupt- und nebenamtlich beschäftigte männliche Rettungsassistenten teilgenommen (Tabelle 9), die meist weniger als 10 Jahre (durchschnittlich 8,3 Jahre) im Rettungsdienst tätig waren (Abbildung 12).
3.3.2 Berufliche Belastungsschwerpunkte
Von den Beschäftigten wurden auf die Frage: Was belastet Sie am meisten bei der Arbeit im Rettungsdienst? folgende Punkte am häufigsten angegeben: (Tabelle 10).
3.3.3. Arbeitsmedizinische Betreuung
93 % der Befragten waren schon mindestens einmal beim Betriebsarzt arbeitsmedizinisch beraten worden.
3.3.4 Infektionsgefährdung
4 % der Befragten waren nicht gegen Hepatitis B und 36 % nicht gegen Hepatitis A geimpft. 22 % hatten sich schon einmal eine Nadelstichverletzung zugezogen. 90 % gaben an, den Plan für das Vorgehen nach Nadelstichverletzung zu kennen.
3.3.5 Stressbewältigung für Einsatzkräfte
Über Probleme und Belastungen, die bei der Arbeit im Rettungsdienst auftreten, sprechen 81 % der Befragten mit Kollegen, 40 % mit dem Partner, 5 % sprechen mit niemand darüber (Mehrfachnennungen waren möglich).
92 % der Befragten halten eine Stelle, die professionelle Stressbewältigung für Einsatzkräfte anbietet, für notwendig, 73 % kennen eine derartige Anlaufstelle. 19 % der Befragten hatten bereits professionelle Angebote zur Stressbewältigung für Einsatzkräfte in Anspruch genommen. Aus den freien Kommentaren ergibt sich, dass eine professionelle Hilfe zur Stressbewältigung erst bei Auftreten von Symptomen wie Schlafstörungen oder Auswirkungen auf das Privatleben oder wenn ich das Gefühl habe, durch eigene Kräfte gewisse Situationen nicht mehr selbst bewältigen zu können aufgesucht wird.
3.3.6 Verbesserungsvorschläge
88 Rettungskräfte machten auf die Fragen Welche Verbesserungsvorschlägen haben Sie für die Arbeit im Rettungsdienst? und Was würden Sie uns sonst noch gerne sagen? insgesamt 114 Vorschläge, was Engagement und den Willen zu konstruktiver Mitarbeit bei der Optimierung der Arbeitsbedingungen dokumentiert. Die häufigsten sind in Tabelle 11 thematisch zusammengefasst. Die Verbesserungswünsche beziehen sich vor allem auf die persönliche Schutzausrüstung, insbesondere auf unzureichende Sicherheitsschuhe und schlechte Schutzhosen. Die niedrige Bezahlung und die geplanten Einsparungen im öffentlichen Dienst werden als ungerecht angesehen. Erwartet wird mehr Unterstützung, Lob und Anerkennung durch Vorgesetzte. Darüber hinaus wird der Wunsch geäußert, dass persönliches und soziales Engagement der Rettungskräfte durch eine adäquate Bezahlung und soziale Anerkennung in der Gesellschaft mehr gewürdigt wird (Uns fehlt eine starke Lobby). Über das gestiegene Anspruchsdenken unserer Gesellschaft, das seinen Niederschlag u. a. in einer steigenden Zahl unnötiger Rettungseinsätze findet, wird ebenso geklagt wie über die zunehmende Zahl unter Drogen- oder Alkoholeinfluss stehender, teilweise äußerst aggressiver Patienten. Für dringend notwendig wird eine Klarstellung der Kompetenzen gehalten: Regelkompetenz statt Notkompetenz. Vor allem ältere Rettungskräfte fühlen sich durch ihren Beruf teilweise stark in Anspruch genommen: Nach 25 Jahren in der Notfallrettung reicht es, meine Bandscheiben sind kaputt. Auch psychisch verkrafte ich alles viel schwerer. Als junger Mensch habe ich alles viel leichter genommen. Trotz mancher Einschränkungen macht der Beruf aber offensichtlich den meisten Rettungskräften viel Freude Ich mache die Arbeit im Rettungsdienst sehr gerne Es bleibt trotz allem mein Traumberuf!
4. Diskussion
Der Arbeitsalltag in der Notfallrettung ist geprägt durch die Einwirkung physischer und psychischer Belastungen, wie sie in dieser Intensität in anderen Berufen kaum vorkommen. Personal auf Intensivstationen hat zwar vergleichbare psychische Belastungen4, die Unfallgefahr und die körperlichen Anforderungen sind jedoch für Ret-tungsfachpersonal erheblich höher. Dem präventiven Arbeits- und Gesundheitsschutz kommt daher große Bedeutung zu.
Schweres Heben und Tragen wurde von über der Hälfte der 425 Befragten als größte Belastung im Rettungsdienst angegeben. Eine aktuelle Studie im Rahmen der Initiative Neue Qualität der Arbeit kommt zu ähnlichen Ergebnissen9. Während äußere Parameter, wie Patientengewicht und Umgebungsfaktoren vorgegeben sind, lassen sich technische und personelle Voraussetzungen zumindest teilweise optimieren. Verbesserungen in der ergonomischen Gestaltung der Einsatzwägen z. B. der Fahrzeugeinstiege vermindern die teilweise unphysiologischen Einstiegshöhen. Innovative Transportsysteme und Tragehilfen wie Evakuierungsstühle können die Beanspruchung in der Praxis zumindest reduzieren, auch wenn sie wegen enger räum-licher Verhältnisse nicht immer einsetzbar sind. Die in München verwendete Rettungszelle erleichtert den Transport der immer häufiger anzutreffenden besonders adipösen Patienten für die Rettungskräfte erheblich. Statt der üblicherweise im Rettungsdienst verwendeten schmalen Krankentrage bietet sie ausreichend Platz für ein Klinikbett. Entlastend wirkt auch die personelle Verstärkung pro Einsatzfahrzeug oder bei schwergewichtigen Patienten die Anforderung von Trageunterstützung über die Rettungsleitstelle. Rückenschule, die rückenschonendes Heben und Tragen trainiert, sollte von allen Rettungsdiensten angeboten werden.
Obwohl die Notfallrettung zu den Bereichen mit besonderer Infektionsgefährdung zählt, wurde in der Vergangenheit diese Gefahr häufig unterschätzt. 22 % der Befragten gaben an, sich schon mindestens einmal eine Nadelstichverletzung zugezogen zu haben. Die zunehmende Zahl schwerwiegender Viruserkrankungen durch nicht impfpräventable Erreger wie Hepatitis C oder HIV haben zu einem Umdenken geführt. Der Vermeidung von Nadelstichverletzungen dienen organisatorische Maßnahmen wie regelmäßige Unterweisungen, die Bereitstellung durchstichsicherer Ab-wurfbehälter im Fahrzeug und insbesondere auch im Notfallkoffer sowie die Verwendung innovativer verletzungsarmer Instrumente. Im Rahmen dieses Projektes haben 8 Organisationen inzwischen stichsichere Kanülen beschafft und eingesetzt. Dass auch Ehrenamtlichen und Praktikanten genauso wie allen haupt- und nebenamtlich im Rettungsdienst Beschäftigten die Impfung gegen Hepatitis B anzubieten ist, wurde von den Verantwortlichen rasch akzeptiert.
Die psychische Belastung im Rettungsdienst und deren Auswirkungen hängen einerseits von äußeren Bedingungen wie Dienstplangestaltung oder Art der Einsätze, andererseits von individuellen Bewältigungs- und Schutzmechanismen ab. Als Beanspruchungsreaktionen treten physische, kognitive und emotionale Reaktionen in unterschiedlicher Ausprägung, Kombination und Häufigkeit auf, die sich in einer Vielzahl von Symptomen manifestieren können.
Voraussetzung für adäquate Präventionsmaßnahmen ist die Analyse der bestehenden psychischen Belastungen, z. B. im Rahmen der gesetzlich vorgeschriebenen Gefährdungsbeurteilung. Die Mitarbeiterbefragung hat sich in unserer Erhebung als hilfreiches Zusatzinstrument erwiesen. Die Experten in eigener Sache gaben konkrete Hinweise auf Belastungs- und Gefährdungsschwerpunkte und schlugen praxisnahe Lösungen vor, beispielsweise den regelmäßigen Wechsel zwischen der Tätigkeit in der Notfallrettung und dem Krankentransport, der die psychische Gesamtbelastung reduzieren kann. Ein möglichst großes Mitgestaltungsrecht der Rettungskräfte bei der Konzeption der Dienstpläne, der Schichtteams, bei der räumlichen Gestaltung der Wachen und bei der Beschaffung neuer Arbeitsmaterialien trägt ebenso wie die Vermeidung unnötiger Fehleinsätze zur Arbeitszufriedenheit bei. Eine klare Definition und ggf. Ausweitung der Notkompetenz zur Regelkompetenz ermöglicht die umfassende Hilfeleistung in lebensbedrohenden Notfällen ohne das belastende Gefühl, in einer rechtlichen Grauzone tätig werden zu müssen. Mehrere Rettungsdienste haben beispielsweise bestimmte Medikamente für die Applikation durch ihre Rettungs-assistenten vorgesehen. Die Verabreichung muss dabei dokumentiert und in jedem Einzellfall von einem Arzt z. B. vom aufnehmenden Klinikarzt unverzüglich abgezeichnet werden. Die Aus- und Weiterbildung der Rettungskräfte sollte sich nicht nur auf notfallmedizinische Maßnahmen beschränken. Schwierige Situationen, wie die Konfrontation mit aggressiven, zu Gewalttätigkeit neigenden Patienten, prägen zunehmend die Einsatzrealität10. Bewältigungsstrategien wie Deeskalation sollten regelmäßig praxisnah trainiert werden. Psychotraumatologische Aspekte des Einsatzgeschehens sollten ausreichend vermittelt werden. Daneben stellt ein Konzept zur Bearbeitung einsatzspezifischer Belastungen einen integralen Bestandteil der Personalfürsorge dar11. Über die Hälfte der in München tätigen Rettungsdienste haben bereits ein Team von erfahrenen und entsprechend ausgebildeten Mitarbeitern etabliert, das oft rund um die Uhr ansprechbar ist und intern die kollegiale Betreuung wahrnimmt. Die Ausbildung der Teammitglieder und die Arbeitsweise erfolgt meist in Anlehnung an das Critical Incident Stress Management (CISM). sind: Rettungskräfte auf berufsbedingten Stress vorzubereiten, traumatische Stressreaktionen zu verhindern oder aufzufangen, eine schnellere Erholung von kritischen Ereignissen zu unterstützen und die Gesundheit und das Wohlbefinden der Mitarbeiter aufrecht zu erhalten12. Neben körperlicher und seelischer Belastbarkeit und der Fähigkeit zum aufgabenorientierten Handeln trägt geglückte Kollegialität wesentlich zum psychischen Wohlbefinden von Einsatzkräften bei13, 14. Auch die Ergebnisse der Mitarbeiterbefragung zeigen, dass der kollegialen Gesprächskultur sowie der sozialen Unterstützung durch Kollegen, Partner und Vorgesetzte eine herausragende Bedeutung bei der Bewältigung und Verarbeitung psychischer Belastungen zukommt. Zu unterstützen sind daher grundsätzlich Möglichkeiten zum offenen Erfahrungsaustausch, insbesondere Einsatznachbesprechungen nach belastenden Einsätzen im Team ohne Zeitdruck. Entlastende Gespräche reichen aller Erfahrung nach meist aus. Weitergehende Interventionsmaßnahmen bis hin zur Psychotherapie sind bei Einsatzkräften im Rettungsdienst nur relativ selten notwendig15.
5. Fazit
Die Ergebnisse weisen darauf hin, dass für Rettungskräfte erheblicher Bedarf an differenziertem Arbeits- und Gesundheitsschutz besteht. Im Fokus stehen dabei Wirbelsäulenbeschwerden, Infektionskrankheiten, Arbeitsunfälle sowie psychische Belastungen. Münchener Gewerbeärzte haben, abgestimmt auf die individuellen Verbesserungsmöglichkeiten des jeweiligen Rettungsdienstes, fachkundig und praxisorientiert zum Arbeits- und Gesundheitsschutz beraten. Die Projektarbeit stieß auf positive Resonanz. Die praktische Umsetzung der erforderlichen Gesundheitsschutzmaßnahmen wurde durch Informationen, Beratungen und mündliche sowie schriftliche Anordnungen unterstützt. Der Gesundheitsschutz wurde insbesondere in folgenden Punkten verbessert (Tabelle 12):
6. Literaturverzeichnis
1 Joó S. Rettungsdienst: Starke Leistungsbilanz. Deutsches Ärzteblatt 2000; 97: A-3060
2 Klußmann A, Blechmann M, Hasselhorn HM, Hofmann F. Berufliche Risiken bei Rettungsfachpersonal in Deutschland, Österreich und Schweden. Arbeitsmed Sozialmed Umweltmed 2004; 39: 210
3 Rodgers LM. A five year study comparing early retirements on medical grounds in ambulance personnel with those in other groups of health service staff. Occupational Medicine 1998; 48: 119132
4 Gorgaß B, Ahnefeld FW, Rossi R, Lippert HD (Hrsg.). Rettungsassistent und Rettungssanitäter. Springer-Verlag, Berlin Heidelberg New York, 2001: VIII
5 Bundesärztekammer. Stellungnahme der Bundesärztekammer zur Notkompetenz von Rettungsassistenten und zur Delegation ärztlicher Leistungen im Rettungsdienst. Published online: http://www.bundesaerztekammer.de/cgi-bin/print-Version.cgi
6 Die Bundesvereinigung der Arbeitsgemeinschaften der Notärzte Deutschlands (BAND) e.V.. Tätigkeitsbe-richt 19982000. Published online: http://www.band-online.de/imageordner/
7 Hohenstein C, Scharf F, Dietrich K. Regelkompetenz für den Rettungsassistenten: Was sollten wir anstreben? Rettungsdienst 2004; 27: 3843
8 Hauptverband der gewerblichen Berufsgenossenschaften (Hrsg.). Berufsgenossenschaftliche Grundsätze für arbeitsmedizinische Vorsorgeuntersuchungen. Gentner Verlag, Stuttgart, 2004
9 Gebhardt H, Klußmann A, Müller BH, Maßbeck P, Topp S, Steinberg U, Backe E. Gestaltung gesundheitsförderlicher Arbeitsbedingungen für Rettungsfachpersonal. Arbeitsmed Sozialmed Umweltmed 2005; 40: 202
10 Pajonk FG, Madler C. Notfallmedizin: Veränderte Einsatzrealität. Deutsches Ärzteblatt 2001; 98 A-1605
11 Daschner CH. Organisation und Durchführung der Stressbearbeitung bei Großschadenslagen. Rettungsdienst 2002; 25: 7679
12 Mitchell JT, Everly GS. Critical Incident Stress Debriefing: An Operations Manual for the prevention of traumatic stress among emergency services and disaster workers. Chevron Publishing Corporation, Ellicott City, 1996
13 van der Ploeg E, Kleber RJ. Acute and chronic job stressors among ambulance personnel: predictors of health symptoms. Occupational and Environmental Medicine 2003; 60: i40
14 Alexander DA, Klein S. Ambulance personnel and critical incidents. The British Journal of Psychiatry 2001; 178: 7681
15 Buchmann KE. Belastung, Überlastung, Beratung: Nur ein Mythos? Rettungsdienst 2004; 27: 1418
7. Dank
Für die freundliche Überlassung folgender Bilder bedanken wir uns bei der Berufsfeuerwehr München (Abbildungen: 1, 2, 7, 8) und beim Münchner Krankentransport MKT (Abbildung: 9)
Anschriften der Verfasser: Dr. med. Alexander zur Mühlen, Dr. med. Stephanie Haupt, 80534 München Gewerbeaufsichtsamt Regierung von Oberbayern Dr. med. Bettina Heese, Außenstelle: Mail: Alexander.zurMuehlen@reg-ob.bayern.de Lotte-Branz-Str. 2, 80939 Münc