Zusammenfassung In Zeiten wirtschaftlicher Turbulenzen und andauernder struktureller Veränderungen zeigt sich einmal mehr die Notwendigkeit von gesunden und engagierten Mitarbeitern in Unternehmen. Diese sind eine Grundvoraussetzung für den Bestand des einzelnen Betriebes und zur Erreichung der Geschäftsziele. Zu den allgemeinen wirtschaftlichen Herausforderungen kommt noch eine Reihe zusätzlicher Aspekte wie beispielsweise alternde Belegschaften, atypische Arbeitsverhältnisse sowie verstärkter Kosten-, Zeit- und Leistungsdruck, die es zu bewältigen gilt. Zur Sicherung der Produktivität und Wahrung der Wettbewerbsfähigkeit bedarf es einer gesunden Belegschaft. Sowohl der Einzelne als auch der Arbeitgeber sind für die Erhaltung der Gesundheit verantwortlich. Das einzelne Unternehmen kann seinen Beitrag mit Hilfe verschiedenster Maßnahmen im Bereich des Arbeits- und Gesundheitsschutzes leisten. Das Spektrum setzt sich dabei aus gesetzlich festgeschriebenen Maßnahmen im Bereich Arbeitsschutz/Arbeitssicherheit, als auch freiwillig durchgeführten Interventionen im Bereich der Betrieblichen Gesundheitsförderung (BGF) zusammen. Der vorliegende Beitrag möchte einen kurzen Überblick über die Verbreitung von BGF in Deutschland geben sowie über den aktuellen Forschungsstand zum ökonomischen Nutzen von Maßnahmen der Betrieblichen Gesundheitsförderung informieren. Schlüsselwörter
· Betriebliche Gesundheitsförderung
· Ökonomischer Nutzen
· Investition
· Return on Investment
· workplace health promotion
· economic benefit
· investment
· return on investment
Gesundheitsförderung und Prävention stellen die zentralen Strategien zur Vermeidung von Krankheitsrisiken und der Stärkung von Gesundheitsressourcen dar. Gesundheit ist mehr als die Abwesenheit von Krankheit. In diesem Sinne definiert die Weltgesundheitsorganisation den Gesundheitsbegriff im Jahre 1986 in einer positiven Form, wobei sowohl das Individuum als auch die Gesellschaft in die Entstehung von Gesundheit einbezogen wird: Gesundheitsförderung zielt auf einen Prozess, allen Menschen ein höheres Maß an Selbstbestimmung über ihre Gesundheit zu ermöglichen und sie damit zur Stärkung ihrer Gesundheit zu befähigen. (Charta der internationalen Konferenz der WHO zur Gesundheitsförderung, 1986). Eine Kernstrategie der Gesundheitsförderung ist der Setting-Ansatz. Dabei soll Gesundheitsförderung auf Bereiche, Systeme und Organisationen ausgerichtet werden, in denen Menschen einen Großteil ihrer Lebenszeit verbringen, wie z.B. der Betrieb.
Für den Europäischen Raum definiert die Luxemburger Deklaration 1997 die Betriebliche Gesundheitsförderung als alle gemeinsamen Maßnahmen von Arbeitgebern, Arbeitnehmern und Gesellschaft zur Verbesserung von Gesundheit und Wohlbefinden am Arbeitsplatz (Europäisches Netzwerk für betriebliche Gesundheitsförderung 1997)1. Dies kann durch die Verknüpfung verschiedener Ansätze Verbesserung der Arbeitsorganisation und der Arbeitsbedingungen, Förderung einer aktiven Mitarbeiterbeteiligung und Stärkung persönlicher Kompetenzen erreicht werden. BGF sollte sich an den folgenden Leitlinien orientieren: Partizipation, Integration, Projektmanagement und Ganzheitlichkeit.
In Abgrenzung zur Gesundheitsförderung umfasst Prävention Strategien, die zur Verminderung spezifischer Risikofaktoren von bestimmten Erkrankungen und beeinflussenden Rahmenfaktoren beitragen sollen. Im Rahmen der Primärprävention steht die Erhaltung der Gesundheit bzw. der Schutz vor Risiken im Mittelpunkt. Dabei kann sich Prävention auf das Verhalten von Individuen richten (Verhaltensprävention) als auch auf Veränderungen der Umwelt bzw. Arbeitswelt (Verhältnisprävention).
Gesundheit als ein wesentlicher Bestandteil des alltäglichen Lebens unterliegt verschiedensten Einflussfaktoren, u.a. aus der Arbeitswelt.
Gesundheitsförderung zielt auf einen Prozess, allen Menschen ein höheres Maß an Selbstbestimmung über ihre Gesundheit zu ermöglichen und sie damit zur Stärkung ihrer Gesundheit zu befähigen.
Die meisten Menschen verbringen einen Großteil ihrer Lebenszeit am Arbeitsplatz. Die berufliche Tätigkeit kann mit verschiedensten Belastungen verbunden sein, die Krankheiten verursachen oder deren Verlauf negativ beeinflussen (vgl.2). Eine gesundheitsgerechte Arbeits- und Arbeitsplatzgestaltung, die Förderung einer aktiven Mitarbeiterbeteiligung und Angebote zum gesundheitsgerechten Verhalten können dagegen positiv zur Gesunderhaltung der Belegschaft beitragen. Letztlich wirken sich die Gesundheit und das Wohlbefinden auf die Leistungsfähigkeit und Innovationskraft des Einzelnen und somit auf das Unternehmen aus.
Krankheitskosten und Folgekosten
Krankheit führt nicht nur für den Einzelnen zu gesundheitlichen Einschränkungen und finanziellen Verlusten. Neben der individuellen Ebene ergeben sich auch Auswirkungen auf der gesellschaftlichen und betrieblichen Ebene. Arbeitsunfähigkeit oder gar Erwerbsunfähigkeit verursachen volkswirtschaftliche Kosten wie Produktionsausfälle, Lohnfortzahlungen, Krankheitsbehandlungskosten und Krankengeldzahlungen. Schätzungen der volkswirtschaftlichen Produktionsausfallkosten anhand der Lohnkosten werden mit 43 Mrd. Euro beziffert. Diese Kosten entstehen aufgrund von ausgefallener Produktion durch Arbeitsunfähigkeit (vgl.3).
Schätzungen der jährlichen Kosten arbeitsbedingter Erkrankungen und Frühverrentungen werden mit insgesamt 43,9 Mrd. Euro angegeben, wobei der Großteil der Kosten durch die arbeitsbedingten vorübergehenden Krankheiten entstehen (vgl.2). Arbeitsbedingte Erkrankungen sind Gesundheitsstörungen, die ganz oder teilweise durch Faktoren des Arbeitsplatzes verursacht bzw. ungünstig in deren Verlauf beeinflusst werden (vgl.2). Von den 43,9 Mrd. Euro werden 17,7 Mrd. Euro durch Behandlungskosten verursacht. Der Verlust an Erwerbsjahren wird auf 15,7 Mrd. Euro geschätzt.
Krankheitsbehandlungskosten sind für Unternehmen in Deutschland nicht relevant bzw. nur indirekt über Krankenversicherungsbeiträge. Die Krankheitsbehandlungskosten werden von der Krankenversicherung oder vom Einzelnen selbst getragen. Für Unternehmen entstehen Kosten zunächst einerseits durch die Lohnfortzahlung im Krankheitsfall (bis max. 6 Wochen). Diese wird nach Ablauf dieser Begrenzung an die Krankenkassen übertragen, die in Form von Krankengeld Lohnersatzleistungen erstatten. Der Produktivitätsausfall eines erkrankten Mitarbeiters spielt ebenfalls eine relevante Rolle für das Unternehmen. Allerdings gestaltet sich die Ermittlung dieser Kosten schwierig. So können Personalausfälle beispielsweise durch andere Mitarbeiter kompensiert werden.
Krankheitsarten und Krankenstand
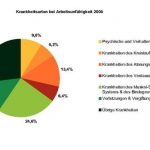
Krankheitsbedingte Fehlzeiten werden im Unternehmen nur als Tatsache an sich dokumentiert, jedoch lassen sich darin keine Aussagen hinsichtlich der eigentlichen Ursache bzw. genauen Erkrankung finden. Die Arbeitsunfähigkeitsdaten der Krankenkassen halten diese Informationen vor und werden in Gesundheitsberichten aufbereitet. Diese können für einzelne Unternehmen, einzelne Abteilungen, einzelne Kassenarten oder sogar kassenartenübergreifend zusammengestellt werden. Aussagen zu den Krankheitsarten bei Arbeitsunfähigkeit finden sich im Bericht Sicherheit und Gesundheit bei der Arbeit3 thematisiert (siehe Abbildung 1; eigene Darstellung).
Der Krankenstand in der Gesamt-GKV-Statistik (vgl.4) verweist auf ein Absinken des Krankenstandes von mehr als 5 % in den 1970 Jahren, bis hin zu durchschnittlich 3,24 % (vgl.5). Die prozentuale Angabe weist aus, welcher Anteil der Pflichtmitglieder der GKV arbeitsunfähig ist. Diese Entwicklung kann jedoch nicht ausschließlich positiv gewertet werden. Ein niedriger Krankenstand sollte nicht ohne Weiteres mit einer guten Gesundheit, guten Arbeitsbedingungen und entsprechender Produktivität gleichgesetzt werden. Häufig werden Krankmeldungen aus Angst vor einem Arbeitsplatzverlust vermieden. Analog zum Absentismus gewinnt hier das Phänomen des sogenannten Präsentismus an Bedeutung. Dabei gehen Beschäftigte zur Arbeit, obwohl sie krank sind und sehr wahrscheinlich eine Arbeitsunfähigkeitsbescheinigung vom Arzt erhalten hätten. Bestätigt wird dies durch Ergebnisse u.a. vom Gesundheitsmonitor der Bertelsmann Stiftung (vgl.6). Demnach gaben 42 % der abhängig und selbstständig Beschäftigten an, in den vergangen zwölf Monaten zweimal oder öfter krank zur Arbeit gegangen zu sein. Befunde des DGB-Index Gute Arbeit 20097 ermittelten, dass sogar fast 80 % der abhängig Beschäftigten in den letzten zwölf Monaten mindestens einmal krank zur Arbeit gegangen sind, insgesamt 50 % sogar mehrmals. Neben der Angst vor einem Arbeitsplatzverlust können auch die Verhinderung von Mehrarbeit für Kollegen oder die Einhaltung wichtiger Termine Gründe für dieses Phänomen sein. Die Leistungsfähigkeit wird jedoch durch die Erkrankung beeinflusst und es kommt häufig zu Produktivitätseinbußen. Diese Kosten liegen laut Studien sogar höher als jene, die durch Absentismus verursacht werden (vgl.8).
Durch Anwesenheit trotz Krankheit werden auch die Kollegen gefährdet, indem die Ansteckungsgefahr steigt. Gleichzeitig kann sich die Unfallgefahr erhöhen. Letztlich kann ein Nichtauskurieren und Verschleppen von Erkrankungen zu einem höheren Risiko für krankheitsbedingte Fehlzeiten führen. Dies haben Hansen und Anderson9 in ihrer Arbeit nachgewiesen. So ist Präsentismus mit einem 74 Prozent höheren Risiko für Absentismus, insbesondere Langzeit-Arbeitsunfähigkeit, verbunden. Eine weitere Studie konnte bereits 2005 einen Zusammenhang zwischen Präsentismus und koronaren Erkrankungen aufzeigen. Aus den Ergebnissen der Whitehall-Studie leiteten Kivimäki u.a.10 ein doppelt so hohes Risiko für koronare Erkrankungen in Verbindung mit Anwesenheit trotz Krankheit ab.
Gesetzliche Rahmenbedingungen und Finanzierung
Ziel der Betrieblichen Gesundheitsförderung ist die Verbesserung der gesundheitlichen Situation und die Stärkung gesundheitsförderlicher Ressourcen. Wichtigster Bestandteil eines Unternehmens sind die Mitarbeiter. Sie tragen maßgeblich zum Erfolg bei und stellen somit die wichtigste Ressource, neben dem finanziellen Kapital, im Unternehmen dar. Investitionen in BGF und Prävention erfolgen zu einem großen Teil durch private Träger der Arbeitswelt den Unternehmen selbst. Diese werden u.a. durch Mittel der gesetzlichen Krankenversicherung und der gesetzlichen Unfallversicherung ergänzt.
Die gesetzliche Krankenversicherung (GKV) erhielt erstmals 1988, mit dem § 20 SGB V, eine gesetzliche Grundlage zur Investition von Versichertengeldern in die Gesundheitsförderung. Nach einer Reihe von Veränderungen, Rücknahmen und Ergänzungen schließt der aktuell gültige § 20 SGB V die Betriebliche Gesundheitsförderung in Deutschland als eine Pflichtleistung der Krankenkassen ein (§ 20a SGB V). Im Jahr 2000 wurde von der GKV eine Handlungsanleitung zu den Aktivitäten der Primärprävention und der BGF verfasst, welcher regelmäßig aktualisiert wird. Im Leitfaden Prävention sind Handlungsfelder und Präventionsprinzipien beschrieben. Zu den Handlungsfeldern gehören Bewegung, Ernährung, Stressbewältigung und Suchtmittelkonsum. In der BGF stehen arbeitsbedingte körperliche Belastungen, Betriebsverpflegung, psychosoziale Belastungen und Suchmittelkonsum im Fokus. Es gilt der Grundsatz, dass die Leistungen ausreichend, zweckmäßig und wirtschaftlich sein müssen (vgl.11, S. 8).
BGF in Deutschland: Verbreitung, Art und Inanspruchnahme
Nach einer repräsentativen Befragung des Instituts für Arbeitsmarkt- und Berufsforschung geben 20 % der Betriebe an, Maßnahmen der Betrieblichen Gesundheitsförderung und Prävention auf freiwilliger Basis durchzuführen bzw. finanziell zu unterstützen, die über die gesetzlichen Regelungen hinaus gehen12. Die Ergebnisse geben leider keine Auskunft darüber, was sie jeweils unter Maßnahmen verstehen, welche Zielgruppe erreicht werden soll oder ob es ein strukturiertes Gesamtkonzept gibt. Die Zuordnung nach Verhaltens- und Verhältnisprävention und die organisatorische Einbindung wurden beispielsweise auch nicht erfragt. Das allgemeine Fazit lautet, dass es Divergenzen bei der Durchführung von Maßnahmen der BGF aufgrund von Wirtschaftsbranchen, Betriebsgröße und auch nach Regionen gibt (vgl.12).
Die Verbreitung und Inanspruchnahme von BGF-Maßnahmen aus Sicht der Beschäftigten wurden von der Initiative Gesundheit und Arbeit (iga) im iga-Barometer 2. Welle erhoben. Bei 45 % der Befragten spielt demnach Gesundheitsförderung in dem Betrieb, in dem sie arbeiten, eine Rolle. Im Durchschnitt werden 3,7 Einzelmaßnahmen in den Unternehmen angeboten. Mit Unternehmensgröße variiert die Angebotsbreite (vgl.13).
Ergebnisse von Zok14 zur Verbreitung und Bewertung verschiedener betrieblicher Gesundheitsförderungsmaßnahmen aus der Sicht von 2 000 Arbeitnehmern bestätigen diese Ergebnisse. Auf die Frage, ob im Betrieb Maßnahmen oder Angebote zur Gesundheitsförderung vorgehalten werden, antwortete jeder zweite Arbeitnehmer mit ja. Je nach Betriebsgröße steigt die Zustimmungsrate an. Die Wahrnehmung von BGF-Maßnahmen differenziert sich innerhalb der Branchen.
Seit 2001 werden die Leistungen der Krankenkassen in der Primärprävention und betrieblichen Gesundheitsförderung dokumentiert jährlich, bundesweit und für alle Kassen. Der Präventionsbericht 2009 spiegelt die Ergebnisse der bundesweiten Auswertung von BGF-Aktivitäten der Krankenkassen aus dem Jahr 2008 wieder (vgl.15). Darin enthalten sind Angaben zu Laufzeit von Aktivitäten, Branchen, Betriebsgrößen, schwerpunktmäßige Zielgruppen sowie zur inhaltlichen Ausrichtung. Insgesamt konnte eine Zunahme der Aktivitäten zur BGF im Vergleich zu den Vorjahren festgestellt werden. Die Zahl der Projekte, die ein Jahr und länger dauerten, ist in den vergangenen Jahren gestiegen und liegt nun bei 26,5 Monaten. Eine eindeutige Tendenz konnte hinsichtlich der Unternehmensgröße ermittelt werden. Unternehmen mit einer Belegschaft ab 100 bis 499 Mitarbeiter sind bei den krankenkassengeförderten BGF-Maßnahmen deutlich überrepräsentiert. Die Aktivitäten waren in 64 % der Fälle auf alle Beschäftigten und in 36 % auf spezifische Zielgruppen, wie z.B. ältere oder ausländische Arbeitnehmer ausgerichtet. Die Interventionen zielen überwiegend auf den Bereich der Reduktion von körperlichen Belastungen. Zunehmend werden Angebote zum Stressmanagement implementiert. Interventionen zur gesundheitsgerechten Mitarbeiterführung und gesundheitsgerechten Gemeinschaftsverpflegung haben einen höheren Anteil als Interventionen zum Suchtmittelkonsum. Qualitativ gute und nachhaltige BGF beinhaltet sowohl Maßnahmen der Verhaltens- als auch Verhältnisprävention. In den meisten Projekten wurden beide Strategien berücksichtigt (51 %), seltener waren die Maßnahmen ausschließlich verhaltenspräventiv (36 %) oder nur verhältnispräventiv (13 %). Es lässt sich aus den Ergebnissen leider nicht identifizieren, ob diese Maßnahmen in Form von Mehrkomponentenprogrammen oder lediglich als Einzelmaßnahme implementiert und durchgeführt wurden. Somit ist eine Schlussfolgerung, ob es sich um einen ganzheitlichen, systematischen Ansatz handelt, nicht möglich.
Schaut man sich die Entwicklung und die Ergebnisse aus den oben aufgeführten Befragungen an, lässt sich für Deutschland folgendes feststellen: Es konnte nachgewiesen werden, dass BGF bereits von Unternehmen angenommen wird. Allerdings ist ein großes Potenzial von BGF auch zukünftig insbesondere für kleine und mittlere Unternehmen gegeben. Der Schwerpunkt liegt bei den Großunternehmen, wobei meist nicht davon ausgegangen werden kann, dass die Maßnahmen in systematischen Ansätzen integriert sind. Diese sind eher die Ausnahmen. Allerdings ist zu beachten, dass punktuelle Angebote und zeitlich befristete Angebote bzw. Insellösungen nicht zum gewünschten Erfolg führen werden (vgl. z.B.16).
Warum investieren Unternehmen in BGF und welche Hürden gibt es?
Ist es die Aussicht auf einen finanziellen Nutzen, die Unternehmen davon überzeugt in BGF zu investieren oder steht die Überzeugung des Managements von BGF im eigentlichen Sinn im Vordergrund? Downey und Sharp17 (2007) ermittelten für Kanada u.a., dass die Aussicht auf die Reduktion von Krankheitsbehandlungskosten das Hauptmotiv für Investitionen in BGF ist. Bei Geschäftsführern wurde ergänzend das Gefühl einer moralischen Verpflichtung gegenüber den Mitarbeitern identifiziert. Dies wurde auch in einer aktuellen Befragung der Initiative Gesundheit und Arbeit (iga) bestätigt, wonach als Hauptgrund für die Einführung von Betrieblichem Gesundheitsmanagement (BGM) die soziale Verantwortung steht (vgl.18).
Eine Befragung von 730 Unternehmen in den USA hat ergeben, dass schätzungsweise 44,1 % einen ökonomischen Nutzen in Form eines positiven Return on Investment (ROI) im Rahmen der BGF erwarten19. Davon erhoffen 36,2 % einen positiven ROI innerhalb von 12 bis 17 Monaten, 23,9 % innerhalb von 18 bis 23 Monaten und 13,4 % erwarten einen positiven ROI in weniger als 12 Monaten. Somit bestätigt sich, zumindest für die USA die Annahme, dass die Aussicht auf eine Kostenreduktion und darüber hinaus einen finanziellen Gewinn ein Hauptmotiv der Unternehmen darstellt. Mit Blick auf beschränkte finanzielle Ressourcen steigt die Nachfrage nach ökonomischen Evaluationen und Aussagen zur Kosten-Effektivität von BGF-Maßnahmen.
In der betrieblichen Gesundheitspolitik in Deutschland gibt es kein homogenes Bild hinsichtlich der Argumentation für BGF. Es gibt durchaus Unternehmen, die keine Nachweise (mehr) bezüglich der Rentabilität von BGF fordern. Häufig dominiert jedoch die Nachfrage nach detaillierten Belegen für den finanziellen Nutzen von BGF. Dabei stehen Kennzahlen und Kosten-Nutzen-Rechnungen im Vordergrund. Somit überwiegt in vielen Unternehmen das ökonomische das gesundheitliche Argument.
Die Befragung zu den Motiven und Hemmnissen für BGM18 konnte noch eine Reihe weiterer Hürden identifizieren. Demnach sehen 34 % der Unternehmen, die BGM bereits eingeführt haben oder planen, die Umsetzung als zu kostspielig an. An einer erfolgreichen Durchführung hindern darüber hinaus hauptsächlich fehlende personelle und zeitliche Ressourcen (56 %) und der Vorrang des Tagesgeschäftes (61 %). Unternehmen, die kein BGM eingeführt haben, verweisen ebenfalls zu 48 % auf zu hohe Kosten (siehe Abbildungen 2 und 3). Als erwünschte Hilfestellung wird daher auch sowohl von Betrieben mit BGM (48 %) als auch Betrieben ohne BGM (42 %) Informationen über den Nutzen angegeben.
Ökonomischer Nutzen von BGF
Internationale Forschungsergebnisse haben gezeigt, dass betriebliche Gesundheitsförderungsmaßnahmen nicht nur einen gesundheitlichen Nutzen haben, sondern auch betriebswirtschaftlich gesehen, sinnvoll sind16.
Der ökonomische Nutzen von BGF definiert sich in den meisten Fällen über die eingesparten Kosten durch die Reduktion von krankheitsbedingten Fehlzeiten (Absentismus) und die Reduktion von Krankheitsbehandlungskosten.
Nicht alle Faktoren im Rahmen der BGF lassen sich monetarisieren bzw. können aufgrund von Multikausalitäten eindeutig zugeordnet werden. Auch tritt die beabsichtigte Wirkung meist erst mit erheblichem Zeitverzug ein. Kosten für die Interventionen entstehen sofort im Moment der Ausgabe und können eindeutig angegeben werden. Der finanzielle Nutzen tritt erst in der Zukunft auf. Auch gibt es noch keine Standardmethode zur Bewertung des finanziellen Nutzens. Insbesondere die Beurteilung von verhältnisorientierten Maßnahmen gestaltet sich schwierig. Die Evaluation von komplexen, organisatorischen Veränderungen ist zudem zeitlich aufwändig und teuer. Generell verfügen eher Großunternehmen über ein Budget, um eine solche Evaluation durchzuführen. Auch werden methodische Grenzen für eine genaue Zuordnung und Analyse von ökonomischer Wirksamkeit deutlich. Insbesondere bei fehlenden Daten aus den Unternehmen ist eine finanzielle Bewertung zumeist nicht möglich. Nicht selten ersetzen Schätzungen und Annahmen fehlende Daten. Auch können Effekte von anderen internen und externen Faktoren beeinflusst worden sein. Der monetäre Nachweis von positiven Effekten auf beispielsweise Arbeitszufriedenheit lässt sich in Ansätzen erst in jüngster Zeit finden20.
Der ökonomische Nutzen von BGF gilt als wissenschaftlich gut belegt (vgl.16). Eine Vielzahl an wissenschaftlichen Arbeiten kommt übereinstimmend zu der Aussage, dass die positiven ökonomischen Auswirkungen von BGF-Programmen ausreichend gestützt sind. Gut strukturierte und an die Bedarfe des Unternehmens angepasste Interventionen können demnach signifikante Kosteneinsparungen bewirken. In der internationalen Fachliteratur werden vorrangig die Zielgrößen Krankheitskosten und krankheitsbedingte Fehlzeiten (Absentismus) betrachtet. Werden die Aufwendungen dem Nutzen gegenübergestellt, ergibt sich ein Kosten-Nutzen-Verhältnis (Return on Investment, ROI). Erreichbare Werte für Kosten-Nutzen-Verhältnisse werden in der internationalen Literatur mit 1 : 2,3 bis 1 : 5,9 für die medizinischen Kosten und sogar von 1 : 2,5 bis zu 1 : 10,1 für krankheitsbedingte Fehlzeiten angegeben (bei den Angaben handelt es sich um US-Dollar; zit. n.16). Dies bedeutet, dass für jeden investierten Dollar bis zu zehn US-Dollar an das Unternehmen zurückfließen können.
Eine Zusammenstellung von 60 Studien aus dem Zeitraum 1984 bis Ende 2006 zeigt, dass durch BGF sowohl die Krankheitskosten als auch die krankheitsbedingten Fehlzeiten um durchschnittlich 26 % reduziert werden können21 (siehe Abbildung 4 und Abbildung 5). Die Meta-Evaluation berücksichtigt ausschließlich Studien, die ein Mehrkomponentenprogramm mit einer Kombination aus mindestens drei Interventionen umfassen, die für mindestens ein Jahr eingesetzt werden. Das Kosten-Nutzen-Verhältnis wird mit durchschnittlich 1 : 5,8 angegeben (siehe Abbildung 6). Ein systematischer Review aus dem Jahr 2008 bestätigt die Ergebnisse zur Reduktion von krankheitsbedingten Fehlzeiten (vgl.22).
Die durchschnittliche Studiendauer von 3,77 Jahren21 lässt allerdings ungeklärt, wann die Gewinne eintreten, wie lange sie andauern und ob sie im Zeitverlauf zu- oder abnehmen. Die Tendenz deutet eher auf einen längeren Zeitraum von mehreren Jahren hin. Demnach treten betriebswirtschaftliche Effekte durch BGF eher mittel- und langfristig, als kurzfristig betrachtet ein.
Vielfach werden Diskussionen geführt, inwieweit eine Übertragbarkeit der internationalen Ergebnisse auf Deutschland gegeben ist. Kalkulationen einiger Beispiele von deutschen Unternehmen ergaben, dass die oben aufgeführten Relationen durchaus übertragbar sind. Für eine deutsche Verkehrsgesellschaft konnte beispielsweise ein ROI von 1 : 5 berechnet werden. Dies bestätigen auch Befunde einer Befragung von Geschäftsführern und Personalleitern unterschiedlicher Branchen und Größenklassen zum wirtschaftlichen Nutzen von BGF. Fünf Unternehmen konnten eine Einschätzung des ROI vornehmen. Dieser lag bei 1 : 3 bzw. 1 : 4 (vgl.23). Betriebliche Gesundheitsförderung hat eindeutig das Potenzial einen signifikanten positiven ökonomischen Beitrag zu leisten.
Programme, die jedoch nur auf Kosteneinsparungen und Gewinn ausgerichtet sind, werden mit großer Sicherheit irgendwann verworfen. Dies geschieht genau in dem Moment, wenn kein finanzieller Nutzen bzw. Gewinn (mehr) ersichtlich ist. Oder aber in Zeiten, wenn die Wirtschaft in eine kritische Lage gerät. Gleichzeitig ist es gerade in Zeiten einer Krise wichtig, die niedrigen Fehlzeitenstände nicht falsch zu interpretieren. Diese resultieren eher aus der Angst heraus, den Arbeitsplatz zu verlieren, als dass es dem realen Gesundheitszustand der Beschäftigten entspricht. Gerade in wirtschaftlich schlechter Lage entwickeln sich Gesundheitsprobleme, vor allen Dingen auch psychische Erkrankungen, die nicht ignoriert werden dürfen. Ein Ignorieren und Wegschieben der Verantwortung wird sonst in eine kränker und schwächer werdende Belegschaft in den Unternehmen resultieren.
Fazit und Blick in die Zukunft
Mit Blick auf die Entwicklungen und den aktuellen Stand von BGF in Deutschland ist davon auszugehen, dass es noch ein weiter Weg bis zum Ziel ist: Einer möglichst flächendeckenden Verbreitung eines systematischen, qualitativen und beständigen Ansatzes in Unternehmen aller Art und Größe. Betriebliche Gesundheitsförderung ist in vielen Unternehmen noch nicht angekommen bzw. umgesetzt, häufig gibt es Hürden, die es zu überwinden gilt. Insbesondere für die Mitarbeiter von Klein- und Mittelständischen Betrieben sollten der Schutz und die Förderung der Gesundheit ein erklärtes Unternehmensziel werden. Circa 60 % der Beschäftigten sind in diesem Bereich tätig, wodurch hier ein zukünftiger Handlungsschwerpunkt festzustellen ist. Kleine und mittlere Unternehmen, die oft nicht über die finanziellen, organisatorischen und personellen Mittel zur Umsetzung dieser Anforderung verfügen, bedürfen der externen Unterstützung. Sowohl die Beschäftigten als auch die Unternehmen und letztlich die Gesellschaft profitieren von einer guten Gesundheit des Einzelnen. Dafür lohnt es sich zu investieren!
Literatur
1. Europäisches Netzwerk für betriebliche Gesundheitsförderung. Luxemburger Deklaration zur betrieblichen Gesundheitsförderung in der Europäischen Union. 1997
2. BKK Bundesverband. Wettbewerbsvorteil Gesundheit. Kosten arbeitsbedingter Erkrankungen und Frühberentungen in Deutschland. 2008
3. Bundesministerium für Arbeit und Soziales (BMAS) & Bundesanstalt für Arbeitsschutz und Arbeitsmedizin (BAuA) (Hrsg.). Sicherheit und Gesundheit bei der Arbeit 2008. Unfallverhütungsbericht Arbeit. Dortmund/Berlin/Dresden. 2010
4. Bundesministerium für Gesundheit (BMG). Gesetzliche Krankenversicherung. Krankenstand. 1970 bis 2007 und Januar bis Dezember 2008. Stand 3. März 2009. 2009a
5. Bundesministerium für Gesundheit (BMG). Gesetzliche Krankenversicherung. Mitglieder, mitversicherte Angehörige, Beitragssätze und Krankenstand. Monatswerte JanuarJuli 2009. Stand 07. August 2009. 2009b
6. Böcken J, Braun B, Landmann J (Hrsg.). Gesundheitsmonitor 2009. Gesundheitsversorgung und Gestaltungsoptionen aus der Perspektive der Bevölkerung. 2009
7. DGB-Index Gute Arbeit GmbH. DGB-Index Gute Arbeit. Der Report 2009. Wie Beschäftigte die Arbeitswelt in Deutschland beurteilen. 2009
8. Hemp P. Presenteeism: At Work But Out of It. Harvard Business Review. 2004
9. Hansen CD & Anderson JH. Sick at work a risk factor for long-term sickness absence at a later date? Journal of Epidemiology & Community Health. 63; 297402. 2009
10. Kivimäki M, Head J, Ferrie JE, Hemingway H, Shipöey MJ, Vahtera J, Marmot MG. Working While Ill as a Risk Factor for Serious Coronary Events: The Whitehall II Study. American Journal of Public Health. January 2005, Vol 95, No.1. 2005
11. Arbeitsgemeinschaft der Spitzenverbände der Krankenkassen. Leitfaden Prävention. Gemeinsame und einheitliche Handlungsfelder und Kriterien der Spitzenverbände der Krankenkassen zur Umsetzung von §§ 20 und 20a SGB V vom 21. Juni 2000 in der Fassung vom 2.Juni 2008. Federführend für die Veröffentlichung: IKK Bundesverband. Bergisch Gladbach. 2008
12. Hollederer A. Betriebliche Gesundheitsförderung in Deutschland Ergebnisse des IAB-Betriebspanels 2002 und 2004. Gesundheitswesen 69: 6376. 2007
13. Bödeker W & Hüsing T. iga-Barometer 2. Welle. Einschätzungen der Erwerbsbevölkerung zum Stellenwert der Arbeit, zur Verbreitung und Akzeptanz von betrieblicher Prävention und zur krankheitsbedingten Beeinträchtigung der Arbeit 2007. iga-Report 12. 2008
14. Zok K. Stellenwert und Nutzen betrieblicher Gesundheitsförderung aus Sicht der Arbeitnehmer. In: Badura B, Schröder H, Vetter C (Hrsg.): Fehlzeiten-Report 2008. Betriebliches Gesundheitsmanagement: Kosten und Nutzen. Zahlen, Daten, Analysen aus allen Branchen der Wirtschaft. Springer Medizin Verlag. 2009
15. Medizinischer Dienst des Spitzenverbandes Bund der Krankenkassen e.V. (MDS). Präventionsbericht 2009. Leistungen der gesetzlichen Krankenversicherung. Primärprävention und betriebliche Gesundheitsförderung. Berichtjahr 2008. 2009
16. Sockoll I, Kramer I, Bödeker W. Wirksamkeit und Nutzen betrieblicher Gesundheitsförderung und Prävention. Zusammenstellung der wissenschaftlichen Evidenz 20002006. iga-Report 13. 2008
17. Downey AM & Sharp DJ. Why do managers allocate resources to workplace health promotion programmes in countries with national coverage? Health Promotion International. 22(2): 102111. 2007
18. Bechmann S, Jäckle R, Lück P, Herdegen R. Motive und Hemmnisse für Betriebliches Gesundheitsmanagement (BGM). iga-Report 20. 2010
19. Linnan L, Bowling M, Childress J, Lindsay G, Blakey C, Pronk S, Wieker S, Royall P. Results of the 2004 National Worksite Health Promotion Survey. In: American Journal of Public Health, 98, 15031509. 2008
20. Fritz S. Ökonomischer Nutzen weicher Kennzahlen. (Geld-)wert von Arbeitszufriedenheit und Gesundheit. vdf Hochschulverlag AG an der ETH Zürich. 2. korrigierte Auflage. 2006
21. Chapman LS. Proof Positive: An Analysis of the Cost-Effectiveness of Worksite Wellness. Chapman Institute. 2007
22. Kuoppala J, Lamminpää A, Husman P. Work Health Promotion, Job Well-Being, and Sockness Absences A Systematic Review and Meta-Analysis. Journal of Occupational and Environmental Medicine; 50: 12161227. 2008
23. Bonitz D, Eberle G, Lück P. Wirtschaftlicher Nutzen Betrieblicher Gesundheitsförderung aus Sicht von Unternehmen. Ergebnisse einer Managementbefragung. Stand: 11. Dezember 2007. 2007